Vid en ryggmärgsskada påverkas urinblåsan, vilket bland annat kan leda till urinläckage som begränsar vardagslivet och ger en sämre livskvalité. En lösning kan vara kirurgi. Det finns många varianter på kontinenta urindeviationer (konstgjorda urinblåsor). De kräver livslång uppföljning av urolog samt eget ansvar för att hålla koll och undvika komplikationer. Kick intervjuade urolog Elisabeth Farrelly som brinner för neuro-urologi.

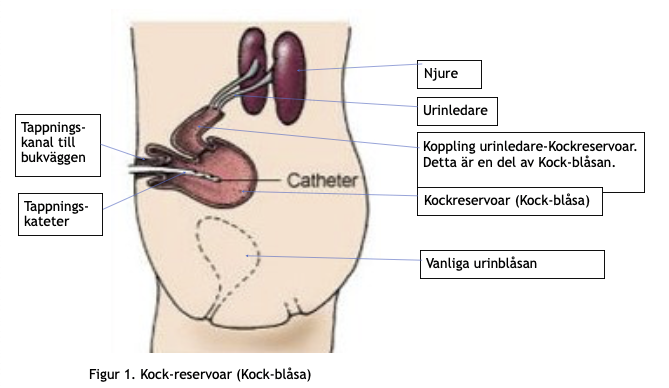
Kock-blåsan, utvecklad av kirurgen Nils G Kock i Göteborg, var en av de första ”konstgjorda” urinblåsorna i världen och blev även vanligast i Sverige. Det första användningsområdet var att göra en tarmreservoar för avföring hos patienter med svåra tarmsjukdomar där tjocktarmen tagits bort. Kirurgerna och urologerna i Göteborg fortsatte sedan med forskning och utveckling under 1970- och 1980-talet för att använda Kock-reservoaren till urinvägarna. Då kunde man erbjuda ett kontinent alternativ till personer som behövde operera bort urinblåsan eller till dem där urinblåsan inte fungerade normalt på grund av neurologisk skada eller sjukdom samt vid svåra autoimmuna inflammationer.
Kock-blåsan var alltså en konstgjord urinblåsa som gjordes av 70 centimeter tunntarm och skapade en tappningskanal till bukväggen. Den höll tätt mellan tömningarna som skedde med tappningskateter. Hur många som lever med Kock-blåsa i Sverige i dag och i hela världen kan Elisabeth Farrelly inte svara på. Men för dem som har Kock-blåsa är det viktigt att ta väl hand om den, ta blodprover och gå på regelbundna kontroller hos urolog.
Vilka var skälen till att Kock-blåsoperationer gjordes på personer med ryggmärgsskada?
– Det var av flera anledningar. En var att få en bättre blåskapacitet än i den vanliga urinblåsan, som var påverkad av nervskadan. Tunntarmen är inte direkt styrd av specifika nervrötter från ryggmärgen på samma sätt, utan av små nerver i tarmväggen som ser till att föra innehållet framåt.
– När man konstruerar en kontinent urinreservoar klipper man upp tunntarmen på längden och syr ihop den på ett nytt sätt, så att den inte kan flytta innehållet i någon specifik riktning utan blir en bra reservoar.
Eftersom tömningen av urinen sker via tappningskanalen i buken, med införande av tappningskateter, är Kock-blåsan särskilt värdefull för kvinnor då de har svårare än män att nå urinrörets mynning. Med Kock-blåsa går det att sitta kvar i rullstolen vid tappning och man slipper förflyttningar till toaletten och att dra av och på kläder nertill.
– En annan anledning var att motverka svår spasticitet. Fyllnad i den vanliga urinblåsan är ju en stark drivkraft för generell spasticitet, vilken i vissa fall kan vara användbar för muskelkraft men också svår att kontrollera och kanske ett hinder i vardagligt liv. Fyllnad i Kock-blåsan ger inte dessa spasticitetsreflexer.

Varför utförs inte Kock-blåsoperationer längre?
– Den var väldigt bra när den utvecklades men långtidskomplikationerna kan vara många, därför pågår ständigt försök att förbättra metoderna. Kock-blåsan kräver också uppmärksamhet och noggrannhet av personen: regelbundna tappningar och regelbundet liv beträffande mat och dryck. De metabola förändringarna kan komma smygande och leda till mycket allvarliga komplikationer.
– Med tiden får alla med kontinent urinreservoar påverkan på balansen av mineraler, salter och vitaminer i kroppen.
– Inför en kontinent urinreservoar måste man även vara säker på att handfunktionen och bålstabiliteten är tillräckligt bra för att personen ska klara tappningen själv. Avsikten med operationen är ju att hjälpa personen till ett bättre och självständigare vardagsliv.
– Ett annat skäl var att minska antalet symtomgivande urinvägsinfektioner och övre urinvägsinfektioner, alltså de som går upp till njurarna. Den vanliga urinblåsan reagerar oftast med spasticitet vid infektioner. Det ger kraftiga symtom och hindrar bra avflöde från njurarna, vilket gör att bakterierna lättare får fäste där. Kock-reservoaren kan inte reagera med spasticitet och därför får man färre infektioner med svåra symtom och feber.

Hur ofta ska man tappa sig och varför är det viktigt?
– Så ofta att man i regel inte har mer än 4–5 deciliter som tappas ut. Och det varierar med vad man äter och dricker. Många tror att det viktiga är hur mycket man dricker men med maten får vi i oss ännu mer vätska. Personen behöver ha koll på hur mycket som tappas ut. Vet man med sig att man fått i sig extra mycket vätska bör man tänka på att tappa sig oftare.
– De flesta som har kockreservoar känner kissnödighet för magen blir spänd men vissa känner inte. Därför måste de ha koll på klockan och sina vanor så det inte är mer än 4–5 deciliter vid tappning. För de flesta brukar det vara var fjärde timme.
– Om man sitter i rullstol, och inte går med benen, samlar man på sig vätska under dagen då man sitter upp. När man lägger sig på kvällen i horisontalläge mobiliserar sig en del vätska från fötter, ben och höftpartiet som blodkärlssystemet tar hand om och skickar till njurarna för filtration. Då produceras mycket urin under natten. Märker man på morgonen att det är volymer på 8–9 deciliter är det klokt att ställa väckarklockan och tappa sig en gång på natten.

Vilka är kännetecknen för obalans på mineraler och andra viktiga ämnen?
– Trötthet, dålig aptit, muskelsvaghet och illamående. Det är alla de klassiska tecknen på dålig njurfunktion. Får man mycket dålig njurfunktion får man yrsel och klåda i huden. Om syra-bas-balansen blir påverkad märker man det på att till exempel bikarbonatvärdet blir för lågt. Det syns på blodprover. Då behöver man äta natriumbikarbonattabletter, vilket är ett jättelätt sätt att rätta till syra-bas-balansen.
Att ha för stora volymer i Kock-blåsan blir skadligt för njurarna av flera skäl.
– Kock-reservoaren är gjord av tunntarm och tunntarmen är skapad för att ta upp vätska. Tunntarmsytan som finns i Kock-blåsan fortsätter att ta upp vätska, vilket gör att vätskan i kroppen cirkulerar två gånger. Har man väldigt stora mängder kan det påverka njurarnas förmåga att hinna sortera ut vilka viktiga mineraler och andra ämnen som ska behållas i kroppen och vilka som ska ut med urinen.
– Det blir alltså en ökad belastning på njurarna om man inte tappar sig tillräckligt ofta. Det blir även ett ordentligt tryck bakåt i urinledarna vilket försämrar nedrinningen från njurarna. Njurarnas filterfunktion i njurbäckenet är väldigt tryckkänslig och om filtret skadas kan även det leda till obalans i kroppen av viktiga mineraler och andra ämnen. Njurarna är mycket viktiga för att upprätthålla syra-bas-balansen, ett bra pH-värde i kroppen behövs för att hjärtat och alla muskler ska fungera.

Vilka blodprover ska tas och när?
– Blodvärde förstås och även infektionsprover, det vill säga vita blodkroppar och CRP (snabbsänka). Sedan värden på njurfunktionen, oftast kreatinin och cystatin C som reagerar tidigare än kreatinin, om det skulle vara något med njurfunktionen. Dessutom natrium och kalium, som är viktiga salter i blodet, och standardbikarbonat eller koldioxid, som båda visar på syra-bas-balansen i kroppen. Även vitaminerna B12 och folsyra samt järn. Det är ganska vanligt att man behöver tillskott av dessa.
– En gång om året bör man ta blodprover. Men mår man sämre eller blir sjuk får man kolla oftare, i genomsnitt två gånger per år.
– Proverna kan tas var som helst, men den som ska bedöma proverna ska vara urolog eller njurmedicinare. De finns på universitetssjukhus, länskliniker eller större sjukhus och är vana vid att bedöma sådana blodprover.
Vilka operationer görs i dag? Ge exempel på andra alternativ.
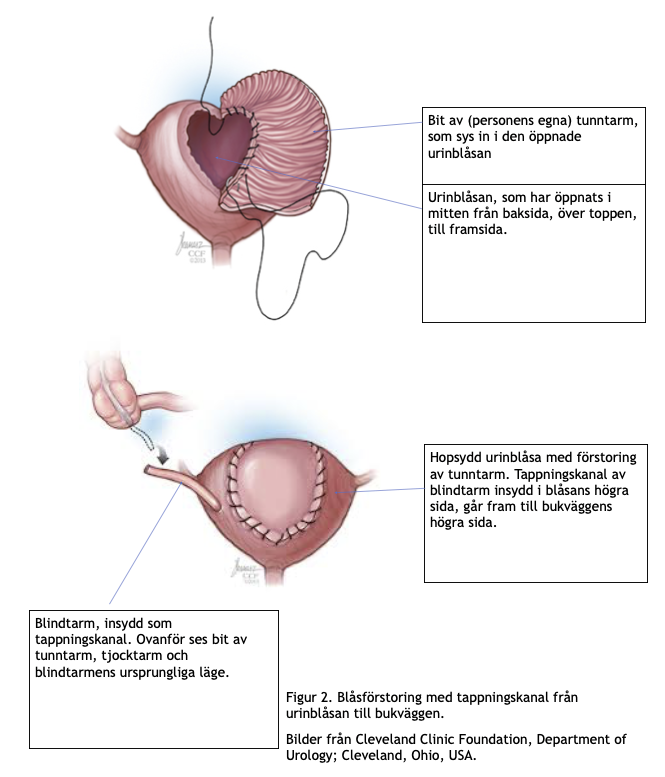
– Vid nyare varianter av urinreservoarer använder man den vanliga urinblåsan som bas, öppnar den och syr på en halv Kock-blåsa eller en annan blåsförstoring av tunntarm samt en tappningskanal till bukväggen. Det behövs cirka 45 centimeter tunntarm, alltså en kortare bit. Man låter den vanliga anslutningen för urinledarna vara kvar. Det ger ett bättre naturligt skydd mot reflux (att urinen backar upp mot njurarna) samtidigt som blåsförstoringen skapar ett naturligt lågt tryck i blåsan och därmed förhindrar att njurarna skulle påverkas av spasticitet. Med de nya varianterna av urinreservoarer är risken mindre för metabola förändringar, men uppföljning är fortfarande viktig.
– Botox är ett enklare sätt att uppnå bra blåskapacitet då den tar bort spasticiteten, vilket kan minska problemen med urinvägsinfektioner.
Botox är ett muskelavslappnande medel som används för att behandla ett antal olika tillstånd i kroppen. När det injiceras i urinblåsans vägg påverkar Botox blåsmuskeln så att urinläckage (urininkontinens) minskas.
– En del personer väljer att ha suprapubisk urinkateter som är en kvarliggande kateter som placeras i urinblåsan genom bukväggen och kan användas av både män och kvinnor. Vissa kompletterar det med att få regelbunden Botox. Andra väljer att få en blåsförstoring, utan tappningskanalen, och att ha en suprapubisk kateter.
Ytterligare en variant är att konstruera tappningskanalen till bukväggen utan blåsförstoring. Detta kan fungera för personer som inte har så uttalad spasticitet i blåsan.
– Ett annat alternativ är att få en tappningskanal och komplettera med Botox. Men då brukar de flesta välja blåsförstoringen i stället för Botox, för att slippa återbesök för Botox-injektioner två gånger per år.
– I samtliga fall handlar det om att skapa ett bra sätt att kunna hålla urinen utan läckage eller andra svåra symtom och att kunna tömma urinen effektivt. Det måste vara en metod som fungerar i vardagen för den enskilda personen. En noggrann diskussion av för- och nackdelar är viktig, och att personen och urologen tillsammans kan fatta ett beslut.
Viktigt med uppföljning
Vid alla dessa olika varianter måste man ha regelbundna kontroller för blåssten. Blåsstenar kan bildas hos alla som inte har en vanlig regelbunden tömning av urinblåsan utan resturin, det vill säga den urin som finns kvar i blåsan efter man har tappat sig.
– Som urolog är det jätteviktigt att ta ansvar om jag utför de här operationerna och ha koll på vilka åtgärder som behövs efteråt och vilka biverkningar eller brister det kan bli, poängterar Elisabeth Farrelly.
– Jag har ett uppföljningsansvar som sträcker sig livet ut. Den dagen jag går i pension får jag se till att en ny urolog tar över.
Personen har även ett eget ansvar att hålla reda på vilken typ av operation som gjordes, vilket år och vad som ska följas upp. Elisabeth Farrelly menar att i dag kan man inte förvänta sig att vården har koll på det. Organisationen i vården kan ändras snabbt, läkare och sjuksköterskor byter arbetsuppgifter ibland och detaljkunskapen om vilken uppföljning som behövs kanske bara finns på några ställen i landet.
– Minns man inte kan man ha det nedskrivet på ett papper som förvaras bland andra viktiga papper eller använda sig av digitala alternativ, exempelvis mobiltelefon, dator eller Ipad, till att spara viktig information såsom texter, bilder och länkar.


